Magazine d’IRM FieldStrength
Expériences utilisateur - novembre 2016
Lorsque l’IRM est l’examen privilégié, les patients des services d’urgences bénéficient d’une IRM et d’un diagnostic rapides
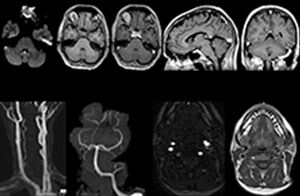
Quand les urgences neurologiques nécessitent une imagerie diagnostique, on réalise généralement une TDM plutôt qu’une IRM, même lorsque l’IRM peut produire des images diagnostiques plus révélatrices des lésions médullaires, protrusions discales, blessures des tissus mous et signes précurseurs de l’AVC. [1,2] La principale raison : le temps, essentiel dans les cas urgents. Or, la TDM est généralement plus rapide que l’IRM. Le centre médical et hospitalier de St. Joseph, qui conteste désormais ce paradigme en proposant des acquisitions IRM rapides au sein de son service d’urgences neurologiques, constate que cette technique permet d’établir des diagnostics plus précis.
“Nous obtenons des images nettes dès le premier cliché”
Le Dr John Karis est neuroradiologue et directeur de l’IRM et de l’imagerie cérébrale à l’Institut neurologique Barrow du centre médical et hospitalier de St. Joseph à Phoenix, dans l’Arizona, depuis le début des années 2000. Le Dr Karis a effectué son internat à l’école de médecine de l’université Duke.
Introduire l’IRM dans le service d’urgences : pourquoi ce changement ?
“Avant, nous réalisions des examens TDM en raison de leur disponibilité et de leur rapidité”, admet le Dr Karis, “mais si une IRM pouvait être aussi
Depuis 2012, le centre médical et hospitalier de St. Joseph à Phoenix, dans l’Arizona (États-Unis), possède un service d’urgences dédié aux patients de neurologie. En 2015, le Dr John Karis, de l’Institut neurologique Barrow de St. Joseph, a mené un projet de mise en place d’un système IRM dans le service d’urgences neurologiques. Il a souligné la valeur ajoutée de l’IRM d’urgence sur le plan pronostique, ainsi que l’importance de réduire les doses de rayonnement, en particulier chez les patients pour lesquels l’acquisition TDM n’est pas l’examen optimal.
efficace qu’une TDM, les médecins traitants préféreraient probablement, dans certains cas, l’IRM à la TDM. Réduire le nombre d’examens TDM chez les patients de moins de 40 ans ne présentant aucun signe de trouble grave, comme un AVC, était également une des principales raisons justifiant l’introduction de l’IRM dans le service d’urgences. “L’IRM est un examen plus efficace pour identifier les lésions des tissus mous dans le cerveau. Ce qui a vraiment influencé la décision d’un point de vue administratif, c’est la dose de rayonnement totale à laquelle sont exposés les patients du service d’urgences, et la possibilité de la réduire en y introduisant l’IRM.”
Introduire l’IRM dans le service d’urgences : pourquoi ce changement ?
“Avant, nous réalisions des examens TDM en raison de leur disponibilité et de leur rapidité”, admet le Dr Karis, “mais si une IRM pouvait être aussi efficace qu’une TDM, les médecins traitants préféreraient probablement, dans certains cas, l’IRM à la TDM. Réduire le nombre d’examens TDM chez les patients de moins de 40 ans ne présentant aucun signe de trouble grave, comme un AVC, était également une des principales raisons justifiant l’introduction de l’IRM dans le service d’urgences. “L’IRM est un examen plus efficace pour identifier les lésions des tissus mous dans le cerveau. Ce qui a vraiment influencé la décision d’un point de vue administratif, c’est la dose de rayonnement totale à laquelle sont exposés les patients du service d’urgences, et la possibilité de la réduire en y introduisant l’IRM.”
Depuis 2012, le centre médical et hospitalier de St. Joseph à Phoenix, dans l’Arizona (États-Unis), possède un service d’urgences dédié aux patients de neurologie. En 2015, le Dr John Karis, de l’Institut neurologique Barrow de St. Joseph, a mené un projet de mise en place d’un système IRM dans le service d’urgences neurologiques. Il a souligné la valeur ajoutée de l’IRM d’urgence sur le plan pronostique, ainsi que l’importance de réduire les doses de rayonnement, en particulier chez les patients pour lesquels l’acquisition TDM n’est pas l’examen optimal.
Vers des acquisitions de routine d’environ 10 minutes
dans l’acquisition des images et les algorithmes de post-traitement.” “Les séquences mDIXON TSE permettent de caractériser les changements morphologiques des images en phase pondérées en T2 et de visualiser les changements œdémateux simultanément grâce aux images pondérées en T2 avec eau de la même acquisition. Les considérations anatomiques et morphologiques peuvent être une rupture partielle ou totale du ligament, une avulsion osseuse ou un hématome.” “Le mDIXON offre des avantages similaires pour l’examen des tissus mous. Par exemple, dans une acquisition mDIXON TSE pondérée en T2, les multiples contrastes nous aident à évaluer les anomalies au niveau des fascicules nerveux périphériques, qui peuvent être causées par des changements anatomiques ou inflammatoires.” “Au niveau des articulations périphériques, nous obtenons une bonne qualité d’image dans des zones difficiles grâce au mDIXON TSE. Les images en suppression de graisse apparaissent complètement homogènes, même avec une couverture large à 3.0T (ceinture scapulaire ou du membre inférieur par exemple), sur les zones d’appui ou autour des prothèses métalliques* où la suppression de graisse spectrale ou par STIR est souvent insuffisante, ce qui pose des difficultés diagnostiques. Si une image de diagnostic est bonne dès le premier cliché, nous n’avons pas besoin de répéter ni d’ajouter une séquence.” “Les séquences mDIXON TSE permettent de caractériser les changements morphologiques des images en phase pondérées en T2 et de visualiser les changements œdémateux simultanément grâce aux images pondérées en T2 avec eau de la même acquisition. Les considérations anatomiques et morphologiques peuvent être une rupture partielle ou totale du ligament, une avulsion osseuse ou un hématome.” “Le mDIXON offre des avantages similaires pour l’examen des tissus mous. Par exemple, dans une acquisition mDIXON TSE pondérée en T2, les multiples contrastes nous aident à évaluer les anomalies au niveau des fascicules nerveux périphériques, qui peuvent être causées par des changements anatomiques ou inflammatoires.”
Pour assurer efficacité et capacités de pointe en vue d’un diagnostic précis, nous avons décidé d’introduire un système d’IRM Philips Ingenia 1.5T à large alésage dans la nouvelle configuration du service d’urgences pour proposer cet examen à presque tous les patients.
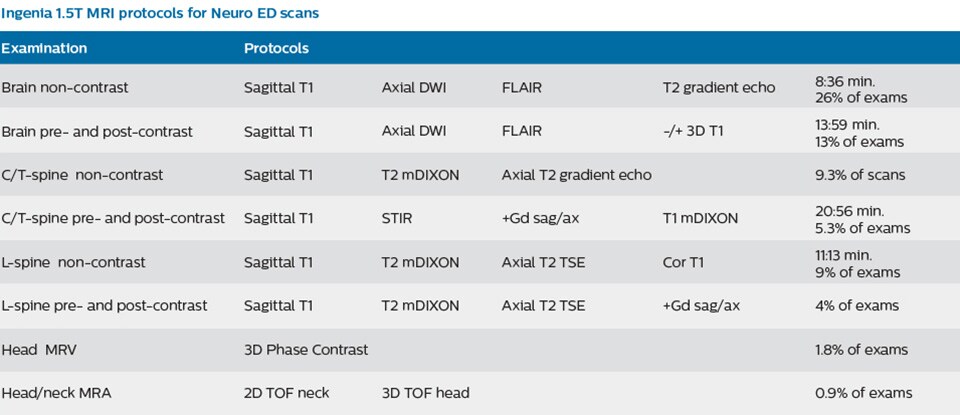
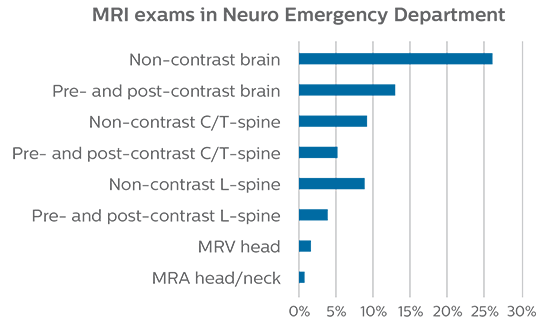
Pour minimiser la durée des acquisitions, des protocoles d’examen IRM rapides (ExamCards) ont été mis au point. Ils réduisent la durée d’acquisition totale à moins de 10 minutes pour certains examens. Des techniques comme le mDIXON (DIXON modifié) sont utilisées pour une acquisition solide des images d’IRM sans graisse dans l’environnement stressant des urgences.
“Le mDIXON est fiable en ce qui concerne le type de susceptibilité des problèmes pouvant survenir avec des images spectrales classiques saturées en graisse.”

Le centre de neurosciences Barrow de St. Joseph a ouvert en 2006.
“C’est vraiment un avantage de disposer de l’imagerie sans graisse nécessaire à la technique mDIXON dans notre service d’urgences.”
Introduire le mDIXON TSE pour une suppression de graisse efficace
“Nous utilisons beaucoup le mDIXON TSE dans notre imagerie du rachis en service d’urgences”, déclare le Dr Karis. “Ce qui est particulièrement appréciable, c’est sa fiabilité par rapport au type de susceptibilité des problèmes pouvant survenir avec des images spectrales classiques saturées en graisse ; ces problèmes sont essentiellement éliminés grâce à la technique mDIXON. C’est vraiment un avantage de disposer de l’imagerie sans graisse nécessaire à la technique mDIXON dans notre service d’urgences.”
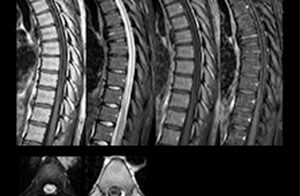
“Pour les examens de routine sans contraste du rachis cervical et thoracique, par exemple, nous réalisons une séquence mDIXON T2 TSE qui produit deux sorties : les images pondérées en T2 avec graisse et eau, et les images sagittales pondérées en T2 avec eau uniquement. Ensuite, nous réalisons également un examen échographique du gradient axial.”
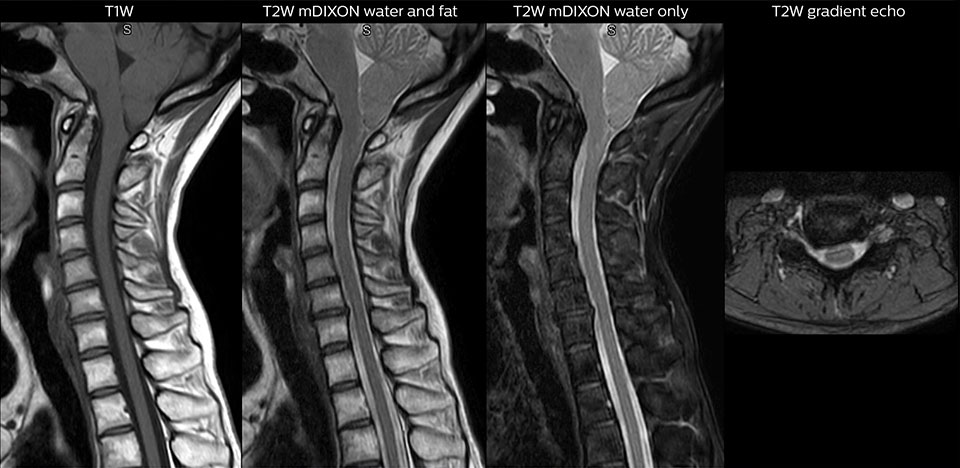
Examen de routine du rachis cervical
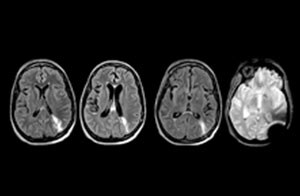
Ce patient s’est présenté avec des maux de tête aggravés par la flexion du cou, et on constate une malformation de Chiari de type I avec des amygdales cérébelleuses basses ainsi qu’un changement thrombolytique cervical dégénératif.
Indications pour une utilisation adaptée de l’IRM
“Le mDIXON offre des avantages similaires pour l’examen des tissus mous. Par exemple, dans une acquisition mDIXON TSE pondérée en T2, les multiples contrastes nous aident à évaluer les anomalies au niveau des fascicules nerveux périphériques, qui peuvent être causées par des changements anatomiques ou inflammatoires.” “Au niveau des articulations périphériques, nous obtenons une bonne qualité d’image dans des zones difficiles grâce au mDIXON TSE. Les images en suppression de graisse apparaissent complètement homogènes, même avec une couverture large à 3.0T (ceinture scapulaire ou du membre inférieur par exemple), sur les zones d’appui ou autour des prothèses métalliques* où la suppression de graisse spectrale ou par STIR est souvent insuffisante, ce qui pose des difficultés diagnostiques. Si une image de diagnostic est bonne dès le premier cliché, nous n’avons pas besoin de répéter ni d’ajouter une séquence.” “Les séquences mDIXON TSE permettent de caractériser les changements morphologiques des images en phase pondérées en T2 et de visualiser les changements œdémateux simultanément grâce aux images pondérées en T2 avec eau de la même acquisition. Les considérations anatomiques et morphologiques peuvent être une rupture partielle ou totale du ligament, une avulsion osseuse ou un hématome.” “Le mDIXON offre des avantages similaires pour l’examen des tissus mous. Par exemple, dans une acquisition mDIXON TSE pondérée en T2, les multiples contrastes nous aident à évaluer les anomalies au niveau des fascicules nerveux périphériques, qui peuvent être causées par des changements anatomiques ou inflammatoires.”
Une gamme de feuilles de protocole a été développée. Objectif : s’assurer que les médecins traitants choisissent l’examen IRM le mieux adapté. Les protocoles d’IRM optimisés comprennent également une imagerie de contraste 3D permettant aux neurochirurgiens d’utiliser confortablement les données isotropes au bloc opératoire tout en réalisant la chirurgie stéréotaxique.
Après l’examen IRM, les rapports préliminaires sont plus rapidement communiqués aux médecins traitants. Ces derniers en ont en effet besoin pour prendre une décision quant à la prise en charge du patient. L’utilisation d’un processus de création de rapports repensé permet d’obtenir un rendement total semblable à celui de la TDM. Par ailleurs, les données d’acquisition IRM de sécurité sont récupérées depuis le système d’information hospitalier, ce qui permet de gagner 30 minutes environ.

La salle d’IRM avec Ingenia 1.5T
“L’IRM n’est disponible que pour des examens ciblés. Les médecins traitants doivent donc réfléchir clairement à ce qu’ils veulent rechercher.”
Changer des comportements établis
L’abandon progressif des services d’urgences basés essentiellement sur la TDM a commencé par la formation des médecins aux avantages de l’IRM dans la configuration des urgences, aux situations dans lesquelles utiliser l’IRM et à l’importance des examens ciblés par rapport aux examens plus larges non ciblés. Nous avons anticipé une certaine résistance au changement. En effet, tout changement perturbe par nature les routines établies. Un délai raisonnable a donc été consacré à la formation des médecins traitants, des neuroradiologues et des neurochirurgiens ainsi que des internes. Toutefois, nous y avons consacré moins de temps que prévu : toutes les personnes impliquées étaient déjà familiarisées avec l’IRM et plus important encore, elles se sont facilement laissé convaincre par la durée de l’examen IRM de 10 minutes.
“Nous leur expliquons que la durée des examens IRM est semblable à celle des examens TDM, ce qui est très important pour eux”, affirme le Dr Karis. “Un autre point à souligner est que l’IRM n’est disponible que pour des examens ciblés. Les médecins traitants doivent donc réfléchir clairement à ce qu’ils veulent rechercher. Ils doivent faire preuve d’un réel engagement et d’une réelle volonté de travailler dans des délais plus courts, sinon le processus ne peut pas fonctionner.”
“Les neuroradiologues expérimentés se sont adaptés presque immédiatement : ils connaissaient déjà la valeur de l’IRM et ont donc appris assez rapidement à n’utiliser que trois ou quatre séquences pour leurs diagnostics. À vrai dire, l’un d’entre eux est venu me voir et m’a posé la question suivante : ‘pourquoi ne procédons-nous pas ainsi pour tous nos patients, tout le temps ?’ Bien sûr, ce n’est pas faisable dans notre centre [à cause des problèmes concernant la demande, la disponibilité et la gamme de pathologies prises en charge] mais cela illustre notre confiance à l’égard de cette approche”.
“D’expérience, je sais qu’une IRM négative dépasse de loin la valeur d’une TDM négative en raison de sa sensibilité aux anomalies.”
La grande valeur d’une acquisition IRM négative
“L’une des décisions les plus importantes pour un médecin des urgences est l’admission ou la sortie de son patient. Ainsi, un médecin mieux informé par un examen IRM est plus confiant pour prendre cette décision. En réalisant un examen présentant un bien meilleur potentiel pour identifier les problèmes, les médecins sont en mesure d’établir un diagnostic plus efficace et plus fiable.”
“D’expérience, je sais qu’une IRM négative dépasse de loin la valeur d’une TDM négative en raison de sa sensibilité aux anomalies. Une IRM négative permet aux médecins d’être plus confiants dans leurs décisions de sortie, diminuant potentiellement le nombre d’admissions en cas de doute et réduisant les coûts pour l’institut.”
“Nous décidons beaucoup plus souvent de renvoyer les patients chez eux que de les admettre. Et pour prendre cette décision, je pense qu’il n’existe pas d’examen plus fiable qu’une IRM négative pour les troubles neurologiques.”
“La seule difficulté imprévue”, déclare le Dr Karis “était la tendance à continuer à réaliser des examens non ciblés, en particulier parmi les membres du personnel moins expérimentés et les nouveaux internes en neurologie et neurochirurgie. Comme la qualité d’image de l’IRM est excellente, c’est simplement plus facile de demander plusieurs examens. Dans ce cas, la durée de votre examen, initialement de 10 minutes, s’allonge considérablement.”
L’importance de l’acquisition ciblée
Les médecins des urgences ne peuvent demander d’examens qu’à partir d’un ensemble de protocoles d’examen sélectionné, comme indiqué sur la feuille de protocole, ce qui minimise le temps nécessaire à l’acquisition IRM. Cette feuille contient des indications sur l’acquisition à prévoir (par ex. : IRM ou TDM, avec contraste ou sans contraste) selon la situation et encourage les médecins à réaliser des acquisitions ciblées. Bien que le processus soit désormais en place, la formation reste importante ; les nouveaux internes en neurologie, par exemple, sont informés sur l’utilisation de l’IRM du service d’urgences, la façon dont elle est utilisée et l’importance des examens ciblés. “À mon avis, la formation s’est avérée essentielle pour instituer l’examen IRM comme l’examen du service d’urgences”, affirme le Dr Karis. “C’est vraiment la clé. Si on ne peut pas établir ce concept, il est impossible de convertir tout le monde à l’idée qu’il s’agit d’un examen du service d’urgences.”
“Nous obtenons des images nettes dès le premier cliché”
L’IRM s’impose dans le service d’urgences neurologiques
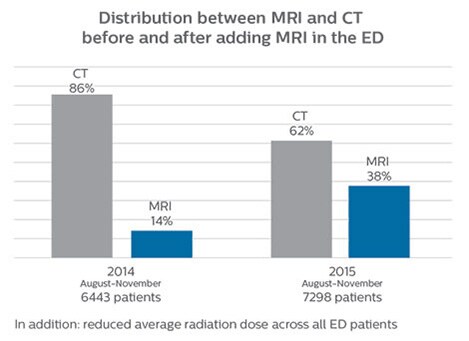
Un temps de passage des patients comparable à celui de la TDM
“Avant, lorsque les patients passaient une TDM aux urgences, ils devaient souvent passer une IRM par la suite. Or, à ma connaissance, sur les quatre mois durant lesquels j’ai enregistré des données pour cette étude, aucun patient ayant passé une IRM aux urgences n’a dû revenir pour un nouvel examen, probablement parce que les protocoles sont extrêmement fiables. Les patients qui présentent des pathologies complexes nécessitant des examens spécialisés constituent la raison la plus fréquente des rappels dans notre établissement.”
“Nos résultats montrent qu’une IRM dédiée au service d’urgences peut être efficacement mise en œuvre ; le temps de passage des patients avec l’IRM est comparable à celui de la TDM. Chose intéressante, même si les protocoles d’examen IRM étaient raccourcis, ces acquisitions fiables et rapides produisaient des images de bonne qualité, améliorant encore davantage nos processus de travail et éliminant presque le besoin de répétition ou de suivi des acquisitions. Nous obtenons donc des images nettes dès le premier cliché”, indique le Dr Karis.
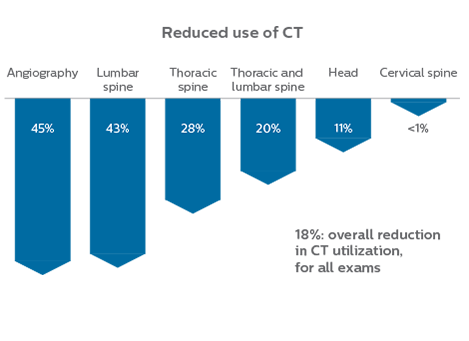
“À ma connaissance, sur les quatre mois durant lesquels j’ai enregistré des données pour cette étude, aucun patient ayant passé une IRM aux urgences n’a dû revenir pour un nouvel examen.”
Comment réussir la transition ?
Selon le Dr Karis, la réussite de l’intégration de l’IRM dans le service d’urgences dépend de plusieurs facteurs. “Tout d’abord, l’IRM doit se trouver à proximité immédiate du service d’urgences afin que le personnel hospitalier n’ait plus à quitter les urgences sur de longues périodes pour accompagner les patients dans d’autres services. Par ailleurs, les examens doivent être rationalisés pour être réalisés en 10 minutes maximum. Des acquisitions ciblées doivent être demandées pour les problèmes spécifiques et les examens non ciblés doivent être déconseillés. Plus particulièrement, les internes en neurologie et en neurochirurgie qui travaillent
la nuit doivent comprendre les protocoles écourtés afin d’éviter de demander des acquisitions supplémentaires susceptibles de rallonger la durée des examens et d’entraver le processus de travail.” Le Dr Karis recommande de visualiser la situation dans sa globalité avant de mettre en place ce changement. “Il faut tout observer, de l’écran métallique aux soins infirmiers, en passant par le transport et la proximité avec le service d’urgences, si l’on veut vraiment réussir cette transition.”
Comment réussir la transition ?
Selon le Dr Karis, la réussite de l’intégration de l’IRM dans le service d’urgences dépend de plusieurs facteurs. “Tout d’abord, l’IRM doit se trouver à proximité immédiate du service d’urgences afin que le personnel hospitalier n’ait plus à quitter les urgences sur de longues périodes pour accompagner les patients dans d’autres services. Par ailleurs, les examens doivent être rationalisés pour être réalisés en 10 minutes maximum. Des acquisitions ciblées doivent être demandées pour les problèmes spécifiques et les examens non ciblés doivent être déconseillés. Plus particulièrement, les internes en neurologie et en neurochirurgie qui travaillent la nuit doivent comprendre les protocoles écourtés afin d’éviter de demander des acquisitions supplémentaires susceptibles de rallonger la durée des examens et d’entraver le processus de travail.” Le Dr Karis recommande de visualiser la situation dans sa globalité avant de mettre en place ce changement. “Il faut tout observer, de l’écran métallique aux soins infirmiers, en passant par le transport et la proximité avec le service d’urgences, si l’on veut vraiment réussir cette transition.”
“Il faut tout observer, de l’écran métallique aux soins infirmiers, en passant par le transport et la proximité avec le service d’urgences, si on veut vraiment réussir cette transition.”
En projet : proposer l’examen aux patients victimes d’AIT ou d’AVC
Au centre médical et hospitalier de St. Joseph, le système IRM dédié du service d’urgences s’est avéré efficace dans la production d’images IRM de haute qualité. Ces dernières aident les médecins à prendre des décisions éclairées sur le diagnostic du patient, ainsi que des décisions définitives sur son suivi. Le choix d’une IRM dédiée au service d’urgences a accéléré le passage des patients, favorisé leur prise en charge efficace et diminué la dose de rayonnement de façon considérable.
Pour le Dr Karis, le prochain objectif du service d’urgences neurologiques est de passer de la TDM à l’IRM pour les patients souffrant d’un AVC ou d’un AIT, l’occasion d’offrir à ces patients une prise en charge alternative. Par ailleurs, les urgences collaborent actuellement avec les autres services de façon à encourager la réalisation d’examens ciblés avec leur matériel d’IRM. Ces améliorations dans le processus de travail et le diagnostic plus rapide des patients permettront de réduire davantage la durée d’acquisition.
2. Grimm JM, Schindler A, Schwarz F, Cyran CC, Bayer-Karpinska A, Freilinger T, Yuan C, Linn J, Trelles M, Reiser MF, Nikolaou K, Saam T. Computed tomography angiography vs 3 T black-blood cardiovascular magnetic resonance for identification of symptomatic carotid plaques. J Cardiovasc Magn Reson. 2014;16:84.
Références bibliographiques
1. Singh R, Kumar RR, Setia N, Magu S. A prospective study of neurological outcome in relation to findings of imaging modalities in acute spinal cord injury. Asian J Neurosurg. 2015;10:181-9.
Les résultats des études de cas ne présument pas de ce qu’il est possible d’obtenir dans d’autres cas. Les résultats des autres cas peuvent varier.
“Les médecins doivent faire preuve d’un réel engagement et d’une réelle volonté de travailler dans des délais plus courts, sinon le processus ne peut pas fonctionner.”
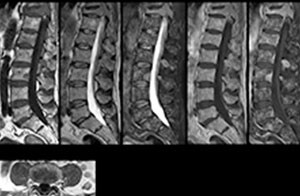
Cas cliniques
S’abonner à FieldStrength
Notre newsletter IRM FieldStrength périodique vous propose des articles sur les dernières idées et tendances, les meilleures pratiques IRM, les cas cliniques, les conseils d’application et plus encore. Abonnez-vous dès maintenant pour recevoir notre newsletter IRM FieldStrength gratuite par e-mail.
Restez à jour avec l’IRM Philips
Les scanners IRM Ingenia1.5 T, Ingenia1,5T S et Ingenia3T sont des dispositifs médicaux de classe IIa, fabriqués par Philips Healthcare et dont l’évaluation de la conformité a été réalisée par l’organisme certifié DEKRA Certification BV 0344. Ils sont destinés au diagnostic de différentes affections. Les actes effectués avec ces scanners IRM sont pris en charge par les organismes d’assurance maladie dans certaines situations. Lisez attentivement les manuels d’utilisation. Ces dispositifs médicaux sont des produits de santé réglementés qui portent, au titre de cette réglementation, le marquage CE.